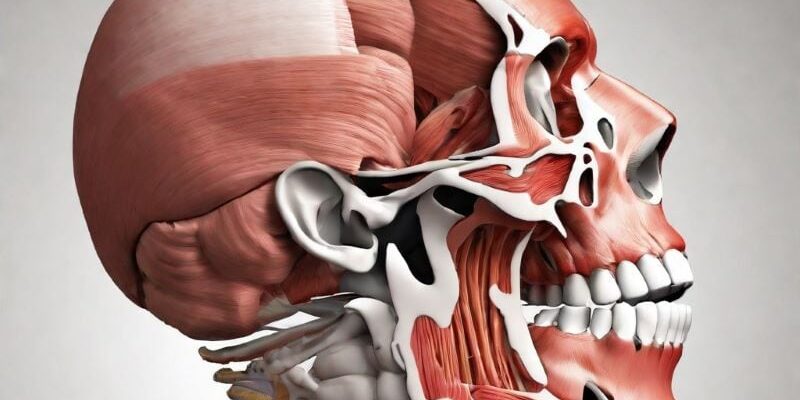
Sentire dei rumori quando si muove la mandibola potrebbe essere causato da diversi fattori. Uno dei rumori più comuni è il “click” o il “pop” che si sente quando si apre o si chiude la bocca. Questo rumore può essere associato a condizioni come la disfunzione dell’articolazione temporomandibolare (ATM) o il disturbo dell’articolazione temporomandibolare.
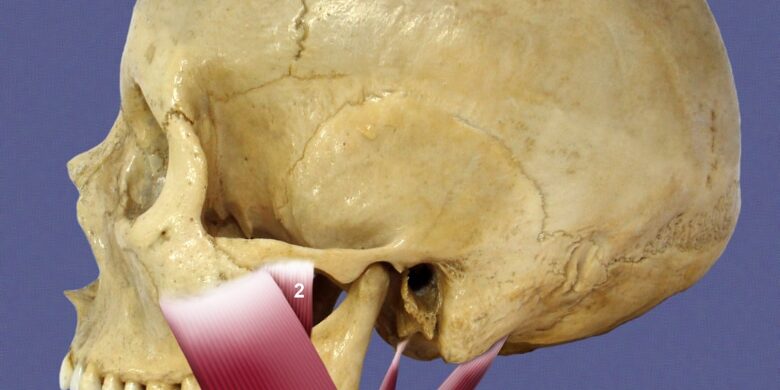
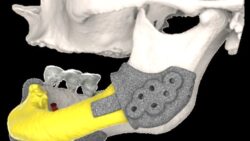
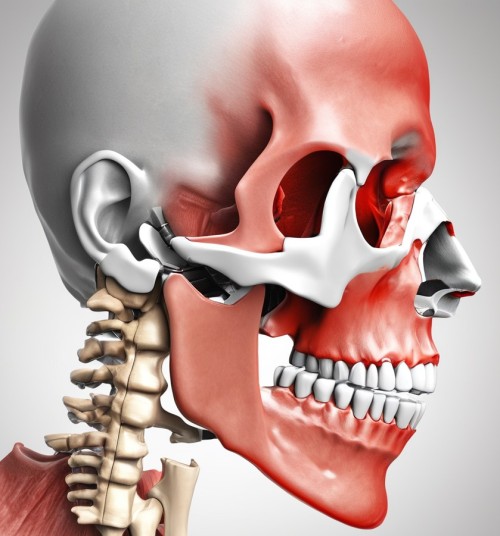
L’ATM è l’articolazione che collega la mandibola all’osso temporale del cranio, consentendo la masticazione e i movimenti della bocca.
Ci sono diverse possibili cause per la disfunzione dell’articolazione temporomandibolare, tra cui:
- Dislocazioni o sublussazioni dell’articolazione: possono verificarsi quando la mandibola si sposta fuori posizione durante i movimenti della bocca.
- Problemi di posizionamento o usura del disco articolare: il disco articolare è un cuscinetto che si trova tra la mandibola e l’osso temporale. Se il disco si sposta dalla sua posizione corretta o subisce usura, potrebbe causare rumori durante i movimenti della mandibola.
- Bruxismo: il bruxismo è una condizione caratterizzata dal digrignamento o dal serrare i denti, spesso durante il sonno. Questo può mettere pressione sull’articolazione temporomandibolare e causare rumori.
- Traumi o lesioni all’articolazione: un trauma alla mandibola o all’articolazione temporomandibolare può causare disfunzione e rumori durante i movimenti.
Se si sentono rumori o si avverte dolore durante i movimenti della mandibola, è consigliabile consultare un medico specializzato in disturbi dell’articolazione temporomandibolare. Effettuando una valutazione clinica e, se necessario, eseguendo esami diagnostici come radiografie o risonanza magnetica, sarà possibile determinare la causa dei rumori e proporre un piano di trattamento adeguato.
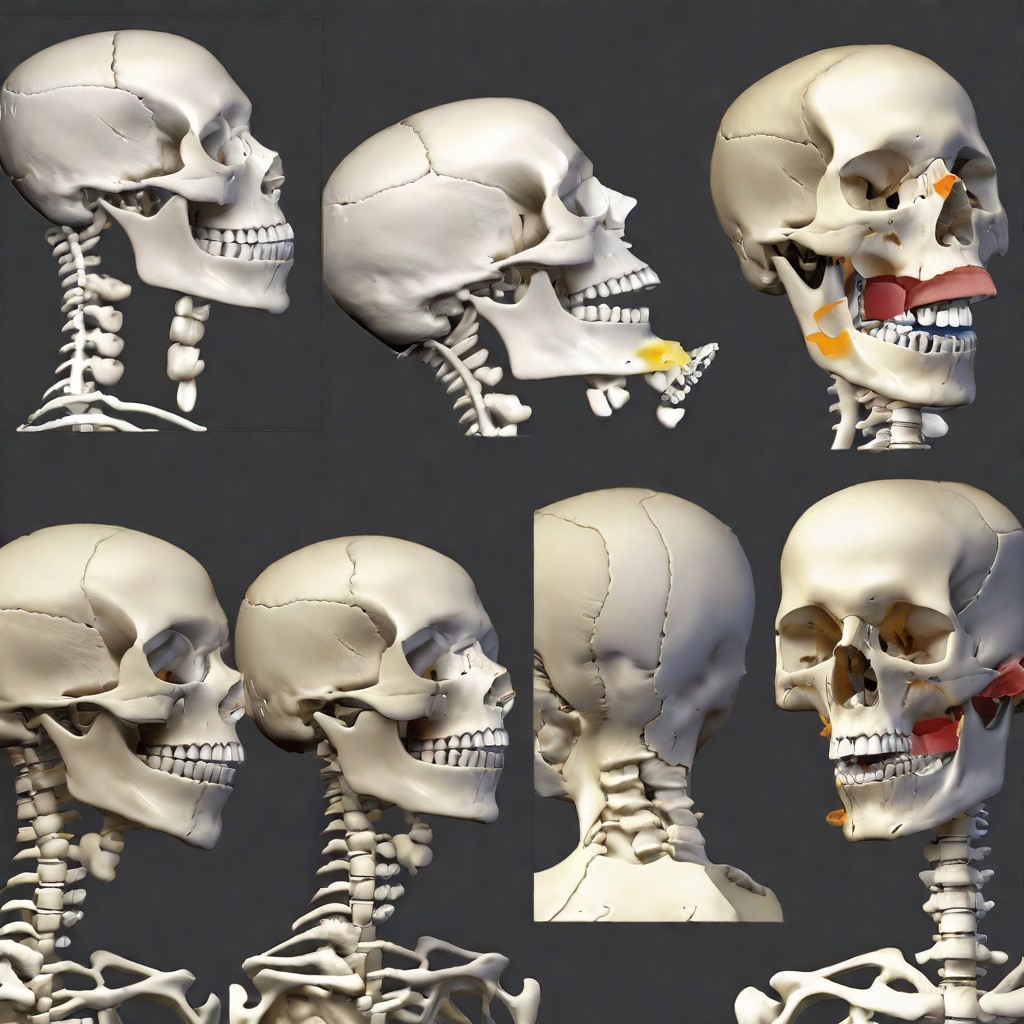
Cause dei rumori della mandibola
Dislocazioni o sublussazioni dell’articolazione temporomandibolare (ATM): Questo accade quando la mandibola si sposta fuori dalla sua posizione corretta durante i movimenti della bocca. Può causare un suono di scatto o di pop.
Problemi con il disco articolare: Il disco articolare si trova tra la mandibola e l’osso temporale e agisce come un cuscinetto. Se il disco si sposta dalla sua posizione normale o subisce usura, può causare rumori durante i movimenti della mandibola.
Bruxismo: Il bruxismo è il termine usato per descrivere il digrignamento o il serrare i denti, spesso durante il sonno. Il bruxismo può causare tensione e stress sull’articolazione temporomandibolare e portare a rumori o disturbi.
Artrite dell’articolazione temporomandibolare: L’artrite, un’infiammazione delle articolazioni, può colpire anche l’articolazione temporomandibolare e causare rumori durante i movimenti della mandibola.
Trattamenti per i rumori della mandibola
I trattamenti per la disfunzione dell’articolazione temporomandibolare (DTM) dipendono dalla causa sottostante e possono includere:
Conservazione: Questo può includere l’utilizzo di applicazioni di calore o di ghiaccio sulla zona dolorante, esercizi di stretching e rafforzamento della mandibola, e tecniche di gestione dello stress per ridurre il bruxismo.
Dispositivi orali: Il dentista potrebbe raccomandare l’uso di un dispositivo orale, come un bite o un apparecchio occlusale, per ridurre la pressione sull’articolazione temporomandibolare e alleviare i sintomi.
Farmaci: In alcuni casi, possono essere prescritti farmaci come analgesici, antinfiammatori non steroidei (FANS) o miorilassanti per ridurre il dolore e l’infiammazione associati alla DTM.
Terapia fisica: La terapia fisica può essere utile per rilassare i muscoli della mandibola e migliorare la mobilità dell’articolazione. Questo può includere massaggi, terapia manuale, esercizi di stretching e ultrasuoni.
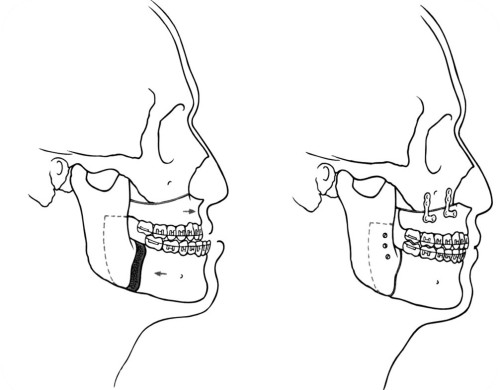
Intervento chirurgico: In casi gravi di DTM che non rispondono ad altri trattamenti, potrebbe essere necessario un intervento chirurgico. Tuttavia, l’intervento chirurgico è generalmente considerato come ultima risorsa e viene eseguito solo quando i benefici superano i rischi.
Ci sono alcuni suggerimenti che possono aiutare a prevenire o ridurre i rumori della mandibola:
- Mantenere una corretta postura: Una postura adeguata può contribuire a ridurre lo stress e la tensione sulla mandibola. Assicurati di tenere la testa dritta, le spalle rilassate e la mandibola allineata durante il giorno.
- Evitare cibi duri e masticazione eccessiva: Riduci il consumo di cibi duri, come caramelle dure o ghiaccio, che possono mettere pressione sull’articolazione temporomandibolare. Evita anche la masticazione eccessiva di gomme da masticare o cibi che richiedono un grande sforzo per essere masticati.
- Limitare il bruxismo notturno: Se soffri di bruxismo notturno, consulta il tuo dentista per valutare l’uso di un dispositivo orale, come un bite o un apparecchio occlusale, che può aiutare a ridurre il serrare o il digrignare dei denti durante il sonno.
- Evitare lo stress e praticare tecniche di rilassamento: Lo stress può contribuire al bruxismo e alla tensione nella mandibola. Cerca di gestire lo stress attraverso tecniche di rilassamento come la meditazione, la respirazione profonda, lo yoga o l’attività fisica regolare.
- Evitare movimenti eccessivi della mandibola: Evita di aprire eccessivamente la bocca o di fare movimenti bruschi con la mandibola, come sbadigliare eccessivamente o masticare con movimenti ampi. Cerca di mantenere i movimenti della mandibola morbidi e controllati.
- Evitare posture sbagliate durante il sonno: Assicurati di avere una posizione corretta per la testa e il collo durante il sonno. Usa un cuscino adeguato per mantenere la colonna vertebrale allineata.
- Evitare l’abuso di alcol e fumo: L’abuso di alcol e il fumo possono aumentare la tensione muscolare e peggiorare i sintomi associati alla mandibola.